Cancer de l'œsophage
| Médicament | Méthotrexate, carboplatine, cisplatine et ginsenoside Rg3 (d) |
|---|---|
| Spécialité | Oncologie, chirurgie générale et digestive et gastro-entérologie |
| CIM-10 | C15 |
|---|---|
| CIM-9 | 150 |
| OMIM | 133239 |
| DiseasesDB | 9150 |
| MedlinePlus | 000283 |
| eMedicine | 277930 |
| MeSH | D004938 |
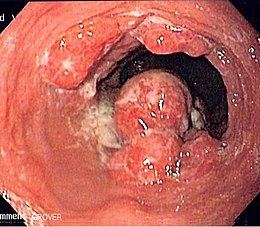
Le cancer de l'œsophage est un cancer se développant dans la muqueuse de l'œsophage.
Le type le plus fréquent est le carcinome épidermoïde de l'œsophage, souvent associé à une intoxication alcoolo-tabagique et/ou au fait de boire des boissons trop chaudes[1],[2],[3],[4]. Le deuxième type en fréquence est l'adénocarcinome. En 2016 il a peu de thérapies ciblées et le pronostic est mauvais[5].
Typologie
[modifier | modifier le code]On distinguait 2 types de cancer (carcinomes épidermoïdes œsophagien, et adénocarcinomes œsophagiens, les premiers évoquant plus des carcinomes squameux d'autres organes que les adénocarcinomes œsophagiens)[5]. Une étude publiée en 2017, basée sur des analyses moléculaires complètes faites sur 164 échantillons de carcinomes de l'œsophage provenant de populations occidentales et orientales a affiné cette distinction en mettant en évidence l'existence 3 sous-classes moléculaires de carcinomes épidermoïdes œsophagiens.
Les adénocarcinomes œsophagiens ressemblent fortement à la variante chromosomiquement instable de l'adénocarcinome gastrique. Ceci pourrait suggérer que ces cancers devraient être considérés comme une seule entité pathologique, mais plusieurs caractéristiques moléculaires (dont l'hyperméthylation de l'ADN) sont présentes de façon disproportionnée dans les adénocarcinomes œsophagiens[5].
Ces distinctions nouvelles pourraient à l'avenir déboucher sur des thérapies mieux adaptées à chaque type ou sous-type de cancer[5].
Épidémiologie et facteurs de risque
[modifier | modifier le code]L'incidence mondiale serait de près de 500 000 cas par an (2008) avec deux fois plus d'hommes atteints que de femmes[6]. Elle varie fortement selon les régions et les pays : l'incidence de la forme épidermoïde est maximale en Turquie, Iran, Asie mineure et Chine centrale et du Nord[7].
Il est responsable de 5 200 décès par an en France[8].
Les facteurs de risque
Ils dépendent de la nature de la lésion.
Les carcinomes épidermoïdes (90 %) sont plus souvent liés à la consommation d'alcool et de tabac, du moins dans les pays industrialisés.
Les adénocarcinomes (10 %), plutôt situés dans le tiers inférieur de l'œsophage sont souvent associés à des lésions d'endobrachyœsophage, secondaires à un reflux gastro-œsophagien, et à l'obésité[9]. Une susceptibilité génétique semble parfois en cause[10]. La part des adénocarcinomes tend à croître, voire à dépasser celle des carcinomes épidermoïdes dans certains pays, dont les États-Unis[11].
Les facteurs de risque communs sont :
- le sexe : les hommes y sont plus vulnérables ;
- l'âge : il augmente avec l'âge, surtout après 40 ans.
Il existe d'autres facteurs exogènes :
- carences en vitamine A et B ;
- brûlures caustiques ou ingestion fréquente de boissons très chaudes (thé, café…)[2] ;
- l'obésité ;
- le tabagisme ;
- l'alcoolisme[12] ;
- irradiation médiastinale[13] ;
- taux bas de sélénium sanguin[14] ;
- certaines viroses : le Papillomavirus humain de type 16[15] semble souvent associé à ce type de cancer (étiologie non confirmé par des études biomoléculaires récentes (publication 2017)) pour les carcinomes épidermoïdes ;
- l'alimentation, probablement via certaines toxines[16].
La présence de la bactérie Helicobacter pylori dans l'estomac diminuerait le risque de survenue d'un adénocarcinome œsophagien[17], de même que la prise chronique de certains anti-inflammatoires non stéroïdien, dont l'aspirine[18]. Par contre les inhibiteurs de la pompe à protons (IPP) très utilisés pour diminuer l'acidité de l'estomac en cas de reflux gastro-œsophagien pourraient accroitre le risque de cancer de l'estomac[19].
Le café a été suspecté puis mis hors de cause, plusieurs études montrant plutôt l'influence de la température à laquelle il est bu (tout comme le thé ou d'autres boissons)[1],[2],[3],[20].
Symptômes
[modifier | modifier le code]La dysphagie (difficulté à avaler les aliments, avec impression de blocage rétrosternal) est le symptôme prédominant, mais peut être très tardif. La dysphagie du cancer de l'œsophage est progressive : d'abord aux solides, puis aux aliments pâteux, enfin aux boissons, s'aggravant rapidement.
Il peut se manifester par une régurgitation (rejet du contenu gastrique sans effort de vomissement) ainsi que par une hypersialorrhée.
La compression des organes adjacents peut provoquer un hoquet (irritation du diaphragme ou du nerf phrénique), une voix bitonale par paralysie d'une corde vocale, une toux pouvant évoquer la formation d'une fistule avec les voies respiratoires, une douleur thoracique.
L'intolérance à l'alimentation entraîne rapidement un amaigrissement.
Enfin, le cancer peut être découvert chez un patient ne se plaignant de rien, lors d'un examen systématique fibroscopie faite dans le cadre de la surveillance d'un endobrachyœsophage par exemple.
Diagnostic
[modifier | modifier le code]L'examen clé du diagnostic est la fibroscopie. La constatation d'une dysphagie, surtout chez un sujet éthylo-tabagique, doit rapidement amener à une fibroscopie.
Les adénocarcinomes situés à moins de deux centimètres de la jonction œsogastrique sont appelés cancer du cardia. Ils doivent être distingués car ils justifient un traitement spécifique.
Le cancer superficiel se présente sous la forme d'une anomalie muqueuse : muqueuse érodée, surélevée, verruqueuse. Même en l'absence de lésion macroscopiquement visible, les colorations vitales peuvent montrer une zone de coloration anormale correspondant à des régions de remaniement cellulaire : positive pour le bleu de toluidine, négative pour le lugol. Toute zone suspecte doit donner lieu à une biopsie.
Anatomopathologie
[modifier | modifier le code]Les biopsies sont analysées en anatomopathologie. Il existe deux formes principales de cancer de l'œsophage, le carcinome épidermoïde et l'adénocarcinome. Le carcinome épidermoïde est le plus fréquent, il apparaît sous une forme plus ou moins différenciée. L'adénocarcinome de l'œsophage est en général bien différencié. Des formes moins différenciées, de type adénocarcinome mucineux (ou colloïde muqueux) voire en bague à chaton sont parfois observées. Il se développe très souvent sur un endobrachyœsophage ou œsophage de Barrett, dans le tiers inférieur de l'œsophage[21].
Bilan d'extension
[modifier | modifier le code]Lorsqu'un cancer de l'œsophage est découvert, un bilan est réalisé afin de déterminer le stade de la maladie, c'est-à-dire son degré d'extension. L'examen le plus souvent utilisé pour ce bilan est le scanner thoraco-abdomino-pelvien. Cette évaluation va déterminer la taille de la tumeur et les organes voisins de d'œsophage envahis par celle-ci (trachée, bronches, vertèbres). Le bilan recherche systématiquement l'existence de métastases pulmonaires et hépatiques. La réalisation d'une échoendoscopie œsophagienne permet de mesurer précisément l'extension de la tumeur dans les différentes couches de la paroi de l'œsophage et dans le médiastin[22]. Une fibroscopie bronchique et un examen ORL sont également réalisés, car un second cancer est parfois retrouvé.
Une tomographie par émission de positons à la fluorodéoxyglucose peut aider à préciser l'extension du cancer en cherchant les métastases distantes[23].
Pronostic
[modifier | modifier le code]Le taux de survie des patients est bas[5], notamment parce que les symptômes sont peu spécifiques au début de la maladie, qui n'est généralement diagnostiquée qu' à des stades évolués[24].
En France, le taux de survie normalisé à 5 ans a presque doublé entre 1995 et 2015, mais reste faible, avec une moyenne de 17 %. Les adénocarcinomes ont un pronostic à 5 ans légèrement supérieur (20 %) à celui des carcinomes épidermoïdes (16 %), et le pronostic est légèrement plus favorable chez les femmes (20 %) que chez les hommes (16 %). Le risque de décès reste élevé au-delà de 5 ans[24].
Facteurs pronostiques
[modifier | modifier le code]À la fin du bilan d'extension il est possible de définir le stade du cancer. La classification le plus souvent utilisée est la classification TNM (UICC 2002)[8] :
- T Tumeur primitive
- T0 Pas de signe de tumeur primitive
- Tis Carcinome in situ
- T1 Tumeur envahissant la lamina propria ou la sous-muqueuse
- T2 Tumeur envahissant la musculeuse propre
- T3 Tumeur envahissant l'adventice
- T4 Tumeur envahissant les structures adjacentes
- N Adénopathies régionales
- Nx Ganglions non évalués
- N0 Pas de signe d'atteinte des ganglions lymphatiques régionaux
- N1 Métastases ganglionnaires lymphatiques régionales
- œsophage cervical : ganglions cervicaux, jugulaires internes, péri-œsophagiens et sus-claviculaires
- Œsophage thoracique (haut, moyen et bas) : ganglions péri-œsophagiens au-dessus ou au-dessous de la veine azygos, subcarinaires, médiastinaux et périgastriques (excepté les ganglions cœliaques)
- Ganglions cœliaques : toujours cotés M
- M1a pour les cancers thoraciques inférieurs,
- M1b pour les autres.
- Ganglions cervicaux :
- N pour les cancers de l’œsophage cervical,
- M1a pour les cancers de la partie supérieure de l’œsophage thoracique (de l’entrée dans le thorax jusqu’à la bifurcation trachéale, vers 24 cm des arcades dentaires),
- M1b pour les localisations sous-jacentes.
- M Métastases à distance
- M0 Pas de métastase à distance
- M1 Présence de métastase(s) à distance
- Pour les tumeurs de la partie inférieure de l'œsophage thoracique
- M1a Métastases dans les ganglions lymphatiques cœliaques
- M1b Autres métastases
- Pour les tumeurs de la partie supérieure de l'œsophage thoracique
- M1a Métastases dans les ganglions lymphatiques cervicaux
- M1b Autres métastases
- Pour les tumeurs de la partie moyenne de l'œsophage thoracique
- M1a Non applicable
- M1b Métastases dans les ganglions lymphatiques non régionaux ou autres métastases à distance
- Pour les tumeurs de la partie inférieure de l'œsophage thoracique
L’examen d’au moins 6 ganglions médiastinaux est nécessaire à l’évaluation correcte du statut ganglionnaire.
Traitements
[modifier | modifier le code]- La chirurgie curative : très lourde (l'œsophage occupe les étages cervical, thoracique et abdominal, la chirurgie touche ces trois étages)
- La radiothérapie et la radiochimiothérapie : les taux de réponse complète et de guérison sont comparables à ceux obtenus par la chirurgie[réf. nécessaire]. Elles peuvent être envisagées en amont d'une chirurgie, en vue de réduire la tumeur, ou comme traitement exclusif[25].
- La chimiothérapie, dans le cadre de protocoles d'essai en traitement curatif avant ou après la chirurgie ou la radiochimiothérapie, et en situation palliative chez des patients métastatiques ou ne pouvant bénéficier ni de la chirurgie ni de la radiothérapie.
- Les méthodes endoscopiques (endoprothèse, dilatations œsophagiennes, destruction tumorale par laser ou par plasma argon, photofrein et brachythérapie)
- Les soins associés: gastrostomie d'alimentation si le patient ne peut plus s'alimenter par la bouche, traitement de la douleur et de la salivation...
Traitement chirurgical
[modifier | modifier le code]La chirurgie ne concernera malheureusement que 30 % des cas (car patients alcoolo-tabagiques qui présentent souvent des complications cardiaques et pulmonaires de leur intoxication, au moment de la découverte de la tumeur, et fréquence d'autres tumeurs, pulmonaires ou ORL associées). Elle sera souvent associée à la radiochimiothérapie pré- ou postopératoire.
Elle consiste à retirer l'œsophage, et les aires ganglionnaires environnantes, et à le remplacer soit par un estomac tubulisé, soit par du côlon, soit par de l'intestin grêle. Les voies d'abord seront abdominale, thoracique, et parfois cervicale.
Il s'agit d'une chirurgie très lourde, chez des malades souvent fragilisés : elle n'est donc proposée qu'à des patients sélectionnés, à visée curative. D'autant que la radiochimiothérapie a fait de grands progrès dans cette indication.
Une technique mini-invasive est possible par thoracoscopie et laparoscopie, donnant des résultats semblables[26], avec, toutefois, un peu moins de complications pulmonaires[27].
Dans les cas inopérables, la mise en place d'une endoprothèse métallique (stent) permet de maintenir la perméabilité de l’œsophage et une alimentation à peu près normale. Une radiothérapie locale (brachythérapie) est souvent associée[28].
Radiochimiothérapie
[modifier | modifier le code]L'association radiochimiothérapie est souvent utilisée dans le cancer de l'œsophage évolué. Lorsque la tumeur est jugée inopérable, le protocole de référence est l'association de radiochimiothérapie dit Herskovic. Il comprend 5 semaines de radiothérapie (dose de 50 Gy) et une chimiothérapie à base de cisplatine et de 5-FU en perfusion sur 5 jours les semaines 1, 5, 8 et 11. Les rechutes sont fréquentes à l'issue de ce traitement mais certains patients sont guéris par ce protocole. Il est possible également de réaliser une radiochimiothérapie dans le but de réduire la tumeur et de la rendre opérable[29]. Il s'agit alors d'une radiochimiothérapie néoadjuvante. Un scanner est réalisé à l'issue de 5 semaines de traitement et l'indication de chirurgie est portée en fonction de la réponse au traitement.
Chimiothérapie
[modifier | modifier le code]La chimiothérapie peut être utilisée seule dans la prise en charge du cancer de l'œsophage. Il ne s'agit jamais d'un traitement curatif. En revanche, la chimiothérapie permet, chez certains patients sélectionnés de réduire les symptômes liés à la maladie (douleurs, dysphagie, amaigrissement...). La chimiothérapie de référence est associée au cisplatine et au 5-FU. La vinorelbine, associé ou non au cisplatine peut être utile dans les carcinomes épidermoïdes. Enfin l'association 5-FU-irinotécan est parfois utilisée après échec au 5-FU cisplatine dans les adénocarcinome de l'œsophage.
Elle peut être également utilisée dans le cadre d'une chimiothérapie néoadjuvante[30], c'est-à-dire permettant de réduire la taille de la tumeur ou son extension et de permettre, dans un second temps, de pratiquer une cure chirurgicale, et/ou suivant immédiatement l'acte chirurgical pour permettre une éradication meilleure des cellules tumorales. Les résultats semblent alors meilleurs qu'une chirurgie seule[31].
Stratégies thérapeutiques
[modifier | modifier le code]La stratégie thérapeutique doit être définie en début de traitement, une fois le bilan préthérapeutique achevé, au cours d'une réunion de concertation pluridisciplinaire. L'objectif du traitement est la guérison sauf pour les stades métastatiques.
Cancer de l'œsophage in situ
[modifier | modifier le code]Le traitement de référence du cancer de l'œsophage in situ est la mucosectomie par voie endoscopique. Les méthodes proposées incluent la résection muqueuse endoscopique (RME) et la dissection sous-muqueuse endoscopique (DSE), une ablation par radiofréquence pouvant être proposée de façon alternative ou en complément d'une RME[32]. En cas d'impossibilité de recourir à ces traitements endoscopiques, une thérapie photodynamique (utilisation de médicaments photosensibilisants pour rendre les cellules sensibles à la lumière) est quelquefois envisagée. Une œsophagectomie totale ou partielle peut être proposée dès ce stade[32].
Si l'étude anatomopathologique de la muqueuse enlevée retrouve des signes d'envahissement, l'œsophagectomie s'impose.
Cancer de l'œsophage T1N0 ou T2N0
[modifier | modifier le code]Les cancers de l'œsophage T1N0 ou T2N0 sont traités par chirurgie. Une chimiothérapie adjuvante peut être proposée aux patients en bon état général. Une radiochimiothérapie exclusive peut être proposée pour les patients chez lesquels la chirurgie est contre indiquée.
Cancer de l'œsophage Stade III
[modifier | modifier le code]Les cancers de l'œsophage stade III correspondent aux lésions avec envahissement ganglionnaire de voisinage (N1) ou atteinte de l'adventice ou au-delà (T3,T4). Il s'agit du stade le plus fréquemment retrouvé. Les carcinomes épidermoïdes de l'œsophage stade III doivent être traités par radiochimiothérapie concomitante. En cas de non réponse à la radiochimiothérapie concomitante, ou en cas de récidive précoce une chirurgie de rattrapage doit être proposée. Les adénocarcinomes de l'œsophage stade III doivent être traités par chimiothérapie première suivie d'une chirurgie.
Suivi des patients
[modifier | modifier le code]Dès la découverte du cancer de l'œsophage, un bilan complet est mis en route : il convient de rechercher les autres complications de l'intoxication alcoolo-tabagique :
- cardiaque : maladies coronariennes, cardiomyopathie dilatée, artérite ;
- pulmonaire : bronchite chronique, emphysème, tumeur bronchique associée , BPCO ;
- hépatique : cirrhose ;
- ORL : tumeurs ORL (pharynx, langue, amygdales, larynx etc.)
Pendant le suivi des patients, toutes ces pathologies peuvent survenir, et doivent être régulièrement recherchées. Par ailleurs on recherchera une récidive de la tumeur œsophagienne, ou une autre tumeur œsophagienne, par fibroscopie œsophagienne, des métastases ganglionnaires, pulmonaires, hépatiques, surrénaliennes, cutanées, etc. par scanners réguliers et examens ciblés en cas de signes cliniques.
Malgré les progrès dans les traitements, le pronostic reste sombre avec une survie à 5 ans restant autour de 10 %[33].
Prévention
[modifier | modifier le code]Il est logique de lutter contre les facteurs de risque (arrêt du tabagisme, perte de poids…) mais l'efficacité de ces mesures n'est pas claire[34].
L'utilisation au long cours d'un inhibiteur de la pompe à protons chez les patients ayant un reflux pourrait diminuer le risque de survenue d'un adénocarcinome œsophagien[35]. Celui d'un anti-inflammatoire non stéroïdien (aspirine ou autre) semble également protectrice[36] dans des études observationnelles. Cela n'est pas confirmé dans des études interventionnelles[37]. Les statines pourraient également réduire le risque[38].
Calcium, céréales non raffinés, fruits, légumes à feuilles vertes, thé vert et zinc semblent protecteurs[12].
Recherche
[modifier | modifier le code]- L'analyse génomique (séquençage complet) d'échantillons de cancer provenant de 120 patients ayant développé un adénocarcinome de l'œsophage, a permis de comparer les anomalies génomiques de tumeurs avant une chimiothérapie (62 patients) et après (58 patients) [39]
Articles connexes
[modifier | modifier le code]Notes et références
[modifier | modifier le code]- (en) Islami F, Pourshams A, Nasrollahzadeh D, Kamangar F, Fahimi S, Shakeri R et al. « Tea drinking habits and oesophageal cancer in a high risk area in northern Iran: population based case-control study » BMJ 2009;338:b929.
- Islami F, Boffetta P, Ren JS, Pedoeim L, Khatib D, Kamangar F. High-temperature beverages and foods and esophageal cancer risk--a systematic review. Int J Cancer. 2009;125:491–524.
- Wu M, Liu AM, Kampman E, Zhang ZF, Van't Veer P, Wu DL, Wang PH, Yang J, Qin Y, Mu LN, Kok FJ, Zhao JK. (2009) Green tea drinking, high tea temperature and esophageal cancer in high- and low-risk areas of Jiangsu Province, China: a population-based case-control study. Int J Cancer. ;124:1907–1913.
- « Il n'existe aucune preuve pour affirmer que le café favoriserait le cancer », Le Monde, (lire en ligne).
- (en) The Cancer Genome Atlas Research Network, Adam J. Bass, Vésteinn Thorsson et al., « Integrated genomic characterization of oesophageal carcinoma », Nature, vol. 541, no 7636, , p. 169–175 (ISSN 0028-0836 et 1476-4687, PMID 28052061, PMCID PMC5651175, DOI 10.1038/nature20805, lire en ligne, consulté le )
- (en) Ferlay J, Shin HR, Bray F, Forman D, Mathers C, Parkin DM, « Estimates of worldwide burden of cancer in 2008: Globoscan 2008 » Int J Cancer 2010;127:2893-2917.
- (en) Pennathur A, Gibson MK, Jobe BA, Luketich JD, « Oesophageal carcinoma » Lancet 2013;381:400-12.
- Snfge thésaurus de cancérologie Cancer de l'œsophage
- (en) Lagergren J, Lagergren P, « Oesophageal cancer » BMJ 2010;341:c6280.
- (en) McElholm AR, McKnight AJ, Patterson CC, Johnston BT, Hardie LJ, Murray LJ. « A population-based study of IGF axis polymorphisms and the esophageal inflammation, metaplasia, adenocarcinoma sequence » Gastroenterology. 2010;139:204-12.e3.
- (en) Blot WJ, McLaughlin JK, « The changing epidemiology of esophageal cancer » Semin Oncol. 1999;26:2-8.
- (en) Xianpeng Qin, Guiqing Jia, Xiaogang Zhou et Zhou Yang, « Diet and Esophageal Cancer Risk: An Umbrella Review of Systematic Reviews and Meta-Analyses of Observational Studies », Advances in Nutrition, , nmac087 (ISSN 2161-8313 et 2156-5376, PMID 36041184, PMCID PMC9776643, DOI 10.1093/advances/nmac087, lire en ligne, consulté le )
- Établi dans le cadre des conséquences à long terme d'irradiations médicales de l'ordre de 30 à 78 Gy sur la cage thoracique, voir Cancers radio-induits de l’œsophage : à propos de 11 cas, Audebert et al., 2002.
- (en) Wei WQ, Abnet CC, Qiao YL, Dawsey SM, Dong ZW, Sun XD et al. « Prospective study of serum selenium concentrations and esophageal and gastric cardia cancer, heart disease, stroke, and total death » Am J Clin Nutr. 2004;79:80-5.
- (en) Sitas F, Urban M, Stein L, Beral V, Ruff P, Hale M et al. « The relationship between anti-HPV-16 IgG seropositivity and cancer of the cervix, anogenital organs, oral cavity and pharynx, oesophagus and prostate in a black South African population » Infect Agent Cancer 2007;2:6.
- (en) Isaacson C « The change of the staple diet of black South Africans from sorghum to maize (corn) is the cause of the epidemic of squamous carcinoma of the oesophagus » Med Hypotheses. 2005;64:658-60.
- (en) Rokkas T, Pistiolas D, Sechopoulos P, Robotis I, Margantinis G, « Relationship between Helicobacter pylori infection and esophageal neoplasia: a meta-analysis » Clin Gastroenterol Hepatol. 2007;5:1413-7, 1417.e1-2.
- (en) Abnet CC, Freedman ND, Kamangar F, Leitzmann MF, Hollenbeck AR, Schatzkin A, « Non-steroidal anti-inflammatory drugs and risk of gastric and oesophageal adenocarcinomas: results from a cohort study and a meta-analysis » Br J Cancer 2009;100:551-7.
- Huang, L., Qi, D. J., He, W., & Xu, A. M. (2017) Omeprazole promotes carcinogenesis of fore-stomach in mice with co-stimulation of nitrosamine. Oncotarget, 8(41), 70332.
- Le Monde du 15/6/2016
- Gignoux M, Launoy G « Évolutions épidémiologiques récentes du cancer de l'œsophage » Rev Prat. 1999; 49:1154-8.
- (en) Kelly S, Harris KM, Berry E et al. « A systematic review of the staging performance of endoscopic ultrasound in gastro-oesophageal carcinoma » Gut 2001;49:534-9.
- (en) Meyers BF, Downey RJ, Decker PA et al. « The utility of positron emission tomography in staging of potentially operable carcinoma of the thoracic esophagus: results of the American College of Surgeons Oncology Group Z0060 trial » J Thorac Cardiovasc Surg. 2007;133:738-45.
- Gaëlle Coureau, Morgane Mounier, Brigitte Trétarre, Emmanuelle Antony, Florence Molinié et al, « Etude sur la survie des personnes atteintes de cancer en France métropolitaine 1989-2018 », sur Scribd (consulté le )
- « Cancer de l'oesophage | Fiche santé HCL », sur www.chu-lyon.fr (consulté le )
- (en) Luketich JD, Pennathur A, Awais O et al. « Outcomes after minimally invasive esophagectomy: review of over 1'000 patients » Ann Surg. 2012;256:95-103.
- (en) Biere SS, van Berge Henegouwen MI, Maas KW et al. « Minimally invasive versus open oesophagectomy for patients with oesophageal cancer: a multicentre, open-label, randomised controlled trial » Lancet 2012;379:1887-92.
- (en) Sreedharan A, Harris K, Crellin A, Forman D, Everett SM, « Interventions for dysphagia in oesophageal cancer » Cochrane Database Syst Rev. 2009;4:CD005048.
- (en) Gebski V, Burmeister B, Smithers BM, Foo K, Zalcberg J, Simes J. « Survival benefits from neoadjuvant chemoradiotherapy or chemotherapy in oesophageal carcinoma: a meta-analysis » Lancet Oncol. 2007;8:226-34.
- (en) Pennathur A, Luketich JD, Landreneau RJ et al. « Long-term results of a phase II trial of neoadjuvant chemotherapy followed by esophagectomy for locally advanced esophageal neoplasm » Ann Thorac Surg. 2008;85:1930-6.
- (en) Cunningham D, Allum WH, Stenning SP et al. « Perioperative chemotherapy versus surgery alone for resectable gastroesophageal cancer » N Engl J Med. 2006;355:11-20.
- Société canadienne du cancer, « Traitements du cancer de l'œsophage de stade 0 », sur cancer.ca (consulté le )
- (en) Sundelof M, Ye W, Dickman PW, Lagergren J, « Improved survival in both histologic types of oesophageal cancer in Sweden » Int J Cancer. 2002;99:751-4.
- (en) Rustgi AK, El-Serag HB, « Esophageal carcinoma » N Engl J Med. 2014; 371:2499-2509.
- (en) Singh S, Garg SK, Singh PP, Iyer PG, El-Serag HB, « Acid-suppressive medications and risk of oesophageal adenocarcinoma in patients with Barrett’s oesophagus: a systematic review and meta-analysis » Gut 2014;63:1229-1237.
- (en) Liao LM, Vaughan TL, Corley DA et al. « Nonsteroidal anti-inflammatory drug use reduces risk of adenocarcinomas of the esophagus and esophagogastric junction in a pooled analysis », Gastroenterology. 2012;142:442-452.
- (en) Heath EI, Canto MI, Piantadosi S et al. « Secondary chemoprevention of Barrett’s esophagus with celecoxib: results of a randomized trial » J Natl Cancer Inst. 2007;99:545-557.
- (en) Singh S, Singh AG, Singh PP, Murad MH, Iyer, PG, « Statins are associated with reduced risk of esophageal cancer, particularly in patients with Barrett’s esophagus: a systematic review and meta-analysis » Clin Gastroenterol Hepatol. 2013;11:620-629.
- Ayesha Noorani (2017) A comparative analysis of whole genome sequencing of oesophageal adenocarcinoma pre- and post-chemotherapy ; ; Advance May 2, 2017, doi: 10.1101/gr.214296.116 ; Genome Res.
Bibliographie
[modifier | modifier le code]- (en) Bass AJ, Thorsson V & al. (2017) Integrated genomic characterization of oesophageal carcinoma ; The Cancer Genome Atlas Research Network ; Nature ;doi:10.1038/nature20805 ; mis en ligne CC-BY-SA 4.0